Statiner er fellesbetegnelsen på en gruppe legemidler som reduserer produksjonen av kolesterol i kroppen (i hovedsak i leveren). Dette skjer ved at de hemmer et enzym (HMG-CoA reduktase), som er nødvendig for at kroppen skal kunne lage kolesterol. Medikamentene får også leveren til å øke opptaket av dårlige LDL-kolesterolet fra blodet slik at nivået i blodet reduseres.
preparatoversikt statin
Typer:
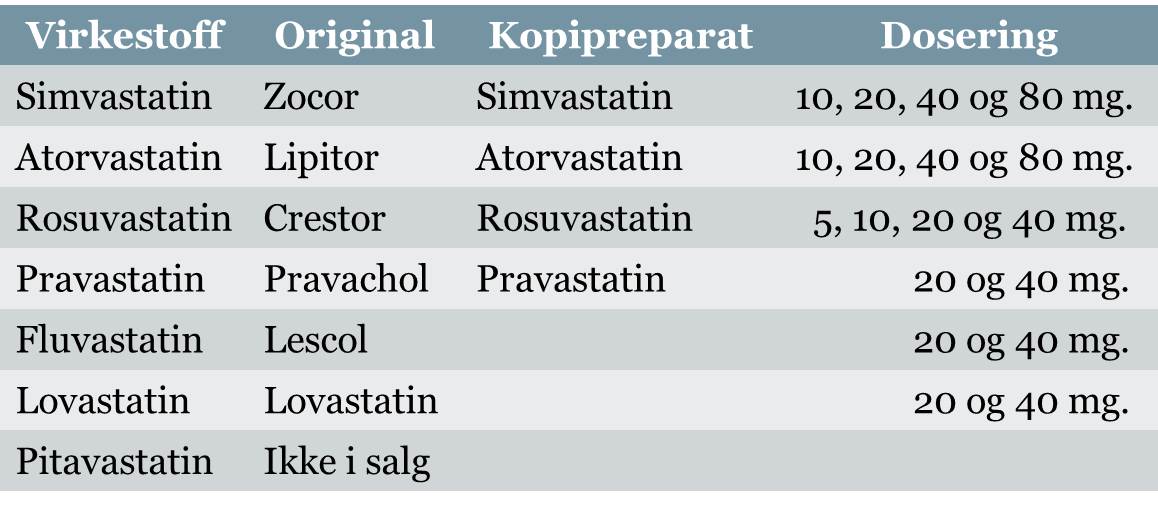
Det finnes syv ulike statiner som alle virker på samme måte som beskrevet over. Både salgsnavn og virkestoff skal stå på pakken. Har to ulike medisinforpakninger likt virkestoff har de også lik effekt i samme dosering. Se tabellen for oversikt.
Effekt: Effekten er doseavhengig. Jo høyere dose, jo større reduksjon av total-kolesterol og LDL-kolesterol. LDL-kolesterol kan senkes med opptil 55 % ved høyeste dose av de mest effektive statinene.
Stopper du behandlingen, vil kolesterolnivåene øke igjen. Kolesterolsenkende behandling er derfor «livslang».
Kan alle bruke statiner?
De aller fleste kan bruke statiner. Personer med leversykdom og enkelte muskelsykdommer skal ikke bruke preparatene. Det anbefales at kvinner slutter med statiner under graviditetsforsøk, svangerskap og amming.
Bivirkninger:
De fleste som bruker statiner, opplever få eller ingen problemer. Noen få (opptil ca. 5 %) av pasientene kan få muskelplager eller andre milde bivirkninger. Alvorlige bivirkninger er heldigvis svært, svært sjeldne.
Ved oppstart eller doseendring overvåkes bivirkninger nøye av fastlegen og spesialistene på lipidklinikkene.
Dersom man opplever bivirkninger bør man ta kontakt med fastlegen som videre kan konferere med eller henvise til den regionale lipidklinikken. Typisk vil man forsøke følgende endringer i medisineringen:
- Redusere dosen statin og heller kombinere med annen type kolesterolsenkende behandling
- Skifte til annen type statin
- Skifte til annen type kolesterolsenkende behandling
Hvis man må redusere dosen kolesterolsenkende medisin på grunn av bivirkninger så blir det ekstra viktig å følge rådene for kolesterolsenkende kost- og livsstil
Ezetimib egner seg godt til kombinasjonsbruk der tilstrekkelig effekt ikke oppnås ved bruk av statin alene. Dette er en "kolesterolabsorpsjonshemmer", det betyr at den reduseres kolesterolet i blodet ved at opptaket av kolesterol fra tarmen reduseres.
preparatoversikt ezitimib
Typer:
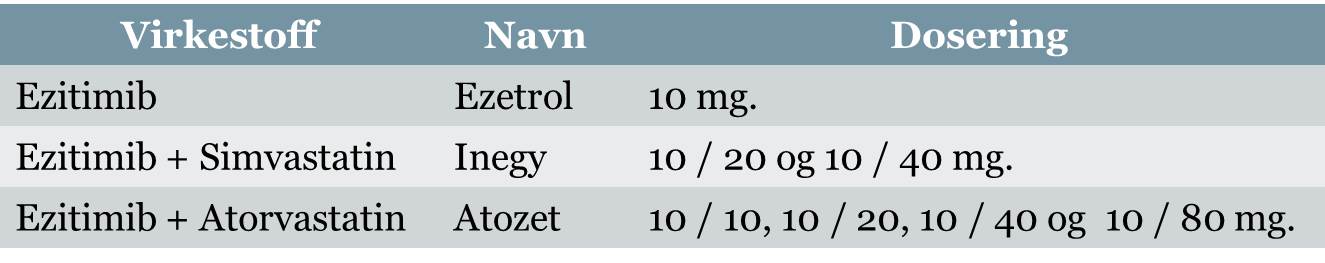
Virkestoffet kalles ezitimib og kan fås både alene (Ezetrol) og i kombinasjonspreparater med statiner (se tabell).
Effekt: Effekten er individuell, men LDL-kolesterol kan senkes med opptil 20 %.
Stopper du behandlingen, vil kolesterolnivåene øke igjen. Kolesterolsenkende behandling er derfor «livslang».
PCSK9-hemmere er tilleggsmedisiner som øker levetiden til opptaksmekanismen (reseptoren) for LDL-kolesterol. Med en PCSK9-hemmer kan LDL-kolesterol senkes med inntil 60%. Effekten kommer i tillegg til effekten av tablettbehandling med statiner og ezetimib.
PCSK9-hemmere som er godkjent i Norge kommer ikke i pilleform, men injiseres i huden med en liten «sprøyte» (på samme måte som insulin). De mest vanlige PCSK9-hemmere er Repatha (evolocumab) og Praluent (alirokumab) og settes som sprøyte hver andre eller hver fjerde uke. Videre finnes Leqvio (inklisiran) som settes en gang i halvåret.
Hvem kan få PCSK9-hemmer på blå resept?
For å få refusjon for en PCSK9-hemmer må flere krav innfris.
LDL-krav:
En PCSK9-hemmer kan gis til voksne med
- LDL-kolesterol over 3,6 mmol/L og en av disse tilstandene:
- Familiær hyperkolesterolemi* uten hjerte- og karsykdom
- Hjerte- og karsykdom** på grunn av åreforkalkning, uten ekstra risiko
- LDL-kolesterol over 2,6 mmol/L og en av disse tilstandene:
- Familiær hyperkolesterolemi* med hjerte- og karsykdom**
- Diabetes mellitus med hjerte- og karsykdom** på grunn av åreforkalkning
- Hjerte- og karsykdom** på grunn av åreforkalkning med tilbakevendende hjerte- og karsykdom
- Hjerte- og karsykdom** på grunn av åreforkalkning og har hatt tidligere hjerteinfarkt
* For diagnose av familiær hyperkolesterolemi skal gentest for dette være tatt.
** Med hjerte- og karsykdom menes: hjerteinfarkt, utblokkinger i blodårer, angina (brystsmerter på grunn av tette blodårer), hjerneslag eller fortetninger i blodårer i ben/andre steder i kroppen som gir plager.
For LDL-kolesterol regnes den LDL-kolesterolverdien som måles når behandlingen med statin og/eller ezetimib er maksimal. Det vil si at det kan gis refusjon for en PCSK9-hemmer hvis LDL-kolesterolet er over enten 3,6 eller 2,6 mmol/L når det 1) brukes høyeste dose av for eksempel atorvastatin 80 mg og ezetimib 10 mg eller 2) når man har forsøkt å komme frem til den høyeste dosen statin og/eller ezetimib som man tåler dersom man har bivirkninger.
Krav til behandling:
Minst to ulike statiner i tillegg til ezetimib skal være forsøkt før man kan få refusjon for tilleggsbehandling med en PCSK9-hemmer.
Behandling med PCSK9-hemmer
- Fra 1. januar 2025 er PCSK9-hemmeren Repatha (evolokumab) førsterangert for nye pasienter. Det betyr at legen skal vurdere Repatha først for nye pasienter.
- Dersom man allerede bruker Praluent (alirokumab), får man fortsette med denne som før.
- Både Repatha og Praluent er fra 1.1.2025 forhåndsgodkjent på blå resept.
Hvem kan skrive ut medisinen?
- Oppstart av PCSK9-hemmere må gjøres av en legespesialist i enten indremedisin, hjertesykdommer, endokrinologi, geriatri, barnesykdommer eller nevrologi.
- Resepten kan fornyes hos fastlege. Dersom et bytte er ønskelig, kan fastlege sammen med pasienten bytte til førsterangerte legemiddel.






